Qualitätsmonitor 2020: Keine Hinweise auf verminderte Qualität der stationären Notfallbehandlung im Frühjahr
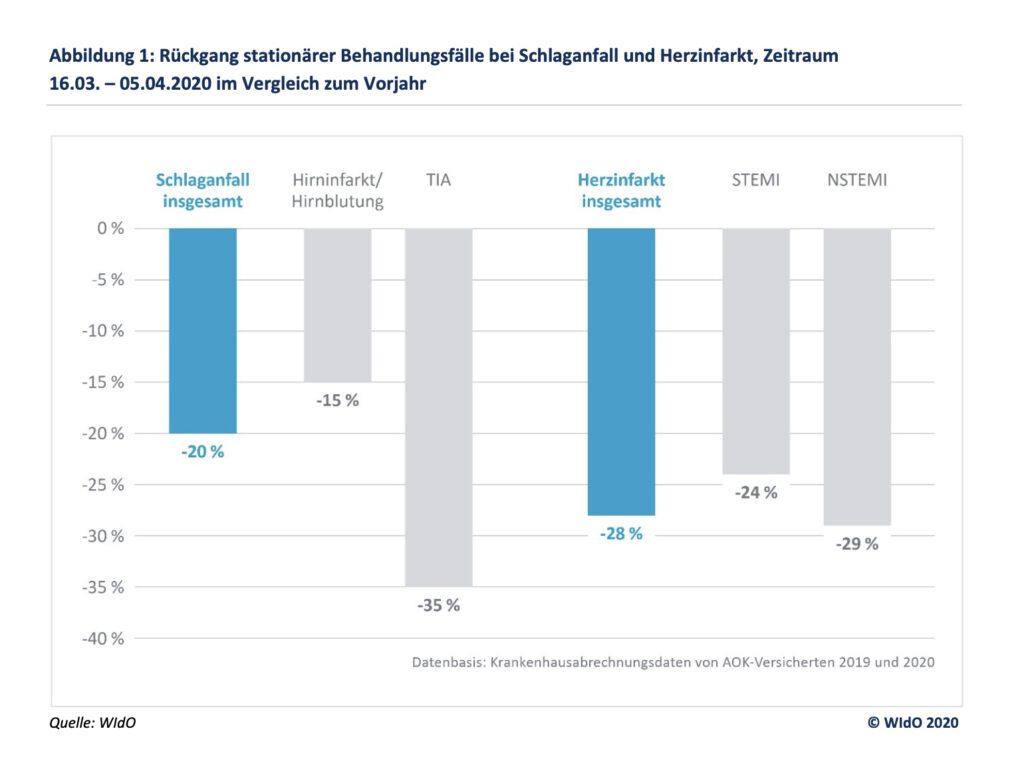
Bereits im Juni hatte das WIdO über alarmierende Rückgange von Herzinfarkt‐ und Schlaganfall‐Patienten während der ersten Lockdown‐Phase berichtet. Die aktuellen Auswertungen bestätigen nun: Im Frühjahr 2020 ist insbesondere die Zahl von Notfall‐Patienten mit leichten oder unspezifischen Symptomen zurückgegangen. So wurden wegen einer transitorisch ischämischen Attacke (TIA), bei der es für höchstens 24 Stunden zu Schlaganfall‐Symptomen kommt, 35 Prozent weniger Patienten behandelt als im Vorjahr. Demgegenüber gingen die Behandlungen schwerer, durch Hirninfarkt oder Hirnblutung ausgelöster Schlaganfälle im gleichen Zeitraum um 15 Prozent zurück
Besonders starker Fallzahl‐Rückgang bei Notfällen mit leichteren Symptomen
Ein ähnliches Bild zeigt sich beim Herzinfarkt. Die Zahl der Behandlungen von schweren Herzinfarkten mit komplettem Verschluss eines großen Herzkranzgefäßes und charakteristischen EKG‐Veränderungen (STEMI) ist im Vergleich zum entsprechenden Vorjahreszeitraum um 24 Prozent zurückgegangen. Stärker ausgeprägt war der Rückgang mit minus 29 Prozent bei sogenannten NSTEMI, also leichteren Herzinfarkten, bei denen die Gefäße oft nicht komplett verschlossen sind und die damit geringere Schäden am Herzen verursachen. Dazu Jürgen Klauber: „Die Angst vor einer Covid‐19‐Infektion könnte gerade Patienten mit leichteren Beschwerden davon abgehalten haben, sich ins Krankenhaus zu begeben. Diese Sorge muss den Patienten genommen werden, denn bei der Behandlung von Herzinfarkt und Schlaganfall zählt wirklich jede Minute.“
Schlaganfall: mehr Komplikationen und höhere Sterblichkeit
Trotz der deutlichen Fallzahl‐Rückgänge stieg die Zahl der Patienten, die innerhalb von 30 Tagen nach einem
Hirninfarkt oder einer Hirnblutung verstarben, von 714 im Frühjahr 2019 auf 740 im Frühjahr 2020 (Abbildung 2). Dieser Anstieg ist nicht durch Covid‐19‐Patienten erklärbar, denn diese wurden bei der Betrachtung der Sterblichkeit nicht berücksichtigt. Besonders ins Auge fällt der Sterblichkeits‐Unterschied bei den Frauen über 80 Jahren: Während der ersten Lockdown‐Phase vom 16. März bis zum 5. April 2020 starben in dieser Altersgruppe 368 Frauen innerhalb von 30 Tagen, ein Jahr zuvor waren es im Vergleichszeitraum nur 327 Frauen. Der genauere Blick auf die Schlaganfall‐Behandlungen aus der ersten Lockdown‐Phase zeigt zudem: Die Patienten mit Hirninfarkt oder Hirnblutung, die in dieser Phase in den Kliniken ankamen, wiesen im Schnitt signifikant häufiger halbseitige Lähmungen sowie Sprechstörungen und Schluckbeschwerden auf. „In der aktuellen Situation kann man angesichts dieser Ergebnisse aus der ersten Infektionswelle nur an die Menschen appellieren: Wählen Sie den Notruf und lassen Sie sich im Krankenhaus behandeln, wenn Sie Symptome eines Herzinfarktes oder Schlaganfalls haben“, betont Klauber. „Die Gefahr einer Infektion im Krankenhaus ist sicher wesentlich geringer als die Folgen eines nicht oder zu spät behandelten Herzinfarktes oder Schlaganfalls.“
Zügigere Interventionen und kürzere Verweildauern
Ein weiteres zentrales Ergebnis der Analyse für den Qualitätsmonitor: Die Notfallversorgung im Krankenhaus hat in der Frühphase der Pandemie unverändert funktioniert und die Behandlungsprozesse in der Klinik liefen zum Teil schneller. Wichtige – und zeitkritische – Behandlungen zur Wiedereröffnung verschlossener Blutgefäße fanden im Frühjahr 2020 bei einem höheren Anteil von Herzinfarkt‐ und Hirninfarkt‐Patienten bereits am Tag der Klinikeinweisung statt (Abbildung 3). „Der Grund hierfür sind möglicherweise die besseren Anfahrts‐ und Transportbedingungen für den Rettungsdienst in der Lockdown‐Phase, aber auch die frei gewordenen Kapazitäten für solche dringlichen Eingriffe aufgrund der Absage vieler planbarer Operationen“, vermutet Klauber. Die durchschnittliche Liegedauer war sowohl bei Schlaganfällen als auch bei Herzinfarkten signifikant kürzer als 2019. „Insgesamt haben wir keine Hinweise auf eine verminderte Qualität der stationären Notfallbehandlung im Frühjahr gefunden, sondern im Gegenteil eher schnellere und glattere Prozesse“, betont Klauber.
Notfälle landen zu oft in Kliniken mit mangelhafter Ausstattung
Auch während der Pandemie bestand allerdings weiter das Problem, dass Patienten in Kliniken ohne die von medizinischen Fachgesellschaften empfohlene Ausstattung zur Behandlung von Schlaganfall und Herzinfarkt aufgenommen wurden. Insgesamt 13 Prozent der Patienten mit Hirninfarkt oder Hirnblutung wurden im Betrachtungszeitraum des Lockdowns in einer Klinik ohne eine spezielle Schlaganfallstation (Stroke Unit) versorgt. Im Jahr 2018 betraf dies 17 Prozent der Patienten, wie eine vertiefende Auswertung zur Behandlungsstruktur deutscher Kliniken im „Qualitätsmonitor 2020“ zeigt. Besonders ausgeprägt war das Problem im Viertel der Kliniken mit den wenigsten versorgten Patienten (unter 20 pro Jahr). 99 Prozent dieser Kliniken verfügten nicht über eine
Stroke Unit. Ein ähnliches Bild zeigt sich für den Herzinfarkt. Während der ersten Pandemie‐Phase wurden sieben Prozent aller STEMI‐ und NSTEMI‐Patienten in Kliniken ohne Herzkatheterlabor behandelt, das für die Versorgung von akuten Herzinfarkten der Standard sein sollte. Die Analyse für das Jahr 2018 zeigt, dass zehn Prozent aller Herzinfarkte in Kliniken ohne Herzkatheterlabor versorgt wurden. Von dem Problem betroffen waren knapp
21.000 Herzinfarkt‐Patienten. Auch hier fehlten adäquate Strukturen zur Akutversorgung von Herzinfarkt‐Patienten insbesondere im Viertel der Kliniken mit den wenigsten Behandlungsfällen (unter 25 pro Jahr). Insgesamt 87 Prozent dieser Kliniken verfügten nicht über ein Herzkatheterlabor (Abbildung 4). „Die Ergebnisse bestätigen den Befund früherer Auswertungen“, so WIdO‐Geschäftsführer Jürgen Klauber. Sein Fazit: „Wir brauchen eine stärkere Konzentration der Notfallversorgung auf Kliniken mit entsprechender Ausstattung und Erfahrung. Dieses Problem besteht unabhängig von der Covid‐19‐Pandemie weiter.“
Klinikliste mit Qualitätskennzahlen zu drei Notfall‐Behandlungen
Die aktuelle Ausgabe des Qualitätsmonitors vom Wissenschaftlichen Institut der AOK (WIdO), der Initiative Qualitätsmedizin (IQM) und dem Verein Gesundheitsstadt Berlin liefert für die drei Notfall‐Indikationen Herzinfarkt, Schlaganfall und Hüftfrakturen detaillierte Daten zu Fallzahlen und Qualitätskennzahlen der deutschen Krankenhäuser. In einer Klinikliste werden die Ergebnisse von insgesamt 1.576 Krankenhäusern bundesweit dargestellt, in denen 2018 eine dieser Behandlungen dokumentiert worden ist. Außerdem beleuchtet der Sammelband weitere Aspekte des Schwerpunkt‐Themas „Notfallversorgung“. Unter anderem geht es im Qualitätsmonitor um die Defizite bei der Digitalisierung der Notfallversorgung in Deutschland. Einheitliche Systeme zur digitalen Unterstützung des Rettungsdienstes wie das Programm IVENA (Interdisziplinärer Versorgungsnachweis), das bisher in 75 der über 200 Leitstellen zur Zuweisung in rund 500 Kliniken implementiert ist, können die medizinische Versorgung aus Sicht der Autoren nachhaltig verbessern.
Mehr Informationen zum „Qualitätsmonitor 2020“ und Link zum E‐Book: https://wido.de/publikationen‐produkte/buchreihen/qualitaetsmonitor/2020/