Einsamkeit – Die unbekannte Krankheit
Immer mehr Menschen leben in Deutschland alleine
 Aktuell sind es rd.17 Millionen, die in Single-Haushalten leben, so Manfred Spitzer in seinem neuen Buch „Einsamkeit“. Tendenz steigend, da sich immer mehr langjährige Ehepaare und Partnerschaften im fortgeschrittenen Alter trennen.
Aktuell sind es rd.17 Millionen, die in Single-Haushalten leben, so Manfred Spitzer in seinem neuen Buch „Einsamkeit“. Tendenz steigend, da sich immer mehr langjährige Ehepaare und Partnerschaften im fortgeschrittenen Alter trennen.
Allein zu leben, muss nicht gleich Einsamkeit bedeuten. Man kann auch einsam unter vielen Menschen sein, das belegen zahlreiche Studien. Seit 1980 wird mit einem an der UCLA entwickelten Fragebogen von Wissenschaftlern die soziale Isolation erfasst. Die Ergebnisse sind in zahlreiche Studien eingeflossen.
Manfred Spitzer stellt in seinem Buch die Behauptung auf, dass sich jeder zehnte Mensch in Deutschland einsam fühlt. Und er behauptet gar, dass Einsamkeit erblich, ansteckend und tödlich sei.
Nach der „Selbstfindungs-Ära“ ist nun die „Selfie-Ära“ angebrochen. Sich selbst für den Nabel der Welt zu halten, hat in den letzten Jahren stark zugenommen, stellt auch Manfred Spitzer fest. Das Smartphone mit seinen vielen Möglichkeiten, beflügelt den Narzissmus vieler junger Menschen. Tausende von Likes und Shares suggerieren den Selbstdarstellern, dass sie nicht nur beliebt sind, sondern sogar geliebt werden. Damit ist die Selbsttäuschung perfekt. Aber was passiert, wenn plötzlich das Interesse von Followern und Friends weg ist? Kommt dann die große Einsamkeit in Form eines schwarzen Lochs?
Einsamkeit wird vor allem von jüngeren und älteren Menschen erlebt. Menschen zwischen 25 und 55 Jahren sind eher selten betroffen. Besonders einsam sind unverheiratete Männer, dann folgen unverheiratete Frauen. Verheiratete Männer fühlen sich nur selten einsam, während verheiratete Frauen häufiger angaben, einsam zu sein.
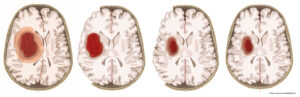
Ältere, alleinlebende Menschen sind einsam, weil Verwandte und Freunde oft schon verstorben sind. Neue Bekannt- oder gar Freundschaften entstehen extrem selten. Manfred Spitzer sagt, wer einsam ist, erkrankt häufiger an Krebs, Herzinfarkt, Schlaganfall, Depression und Demenz.
Manche Journalisten haben Spitzer mit seinen Thesen fast schon zum Feind erklärt. Man kann sagen, dass Spitzer provoziert und da und dort auch etwas verbissen wirkt. Aber müssen deshalb seine Thesen falsch sein?
Wenn Manfred Spitzer das Internet und die Nutzung von Smartphones und Tablets schon im Kleinkindesalter anprangert, sollten wir vielleicht darüber nachdenken, wie weit er damit Recht hat.
Eltern, die permanent ihre Mails checken und in den „sozialen Netzwerken“ unterwegs sind, lehnen Spitzers Aussage, dass das Internet dumm und abhängig macht, strikt ab.
Im Gehirn-Scanner wurde von verschiedenen Wissenschaftler*innen nachgewiesen, dass Schmerz und Einsamkeit im gleichen Bereich der Gehirnrinde verarbeitet werden. Dies könnte die Erklärung dafür sein, dass Einsamkeit auch krank machen kann.
Es gibt einen Unterschied zwischen gefühlter Einsamkeit und sozialer Isolation. Man kann durch die Beschäftigung mit dem Smartphone in einem vollbesetzten Straßencafé keinerlei Einsamkeit verspüren, ist aber dennoch in einer gewissen sozialen Isolation. Erst wenn das Smartphone außer Betrieb ist, und der Blick auf die anderen Menschen fällt, die ihrerseits auf ihr Smartphone schauen, beginnt der Moment, an dem sich Einsamkeit spüren lässt.
Mein persönliches Fazit lautet: Es lohnt sich, das Buch zu lesen, selbst dann, wenn man mit der einen oder anderen Aussage nicht ganz einverstanden ist.
Manfred Spitzer
Einsamkeit, Die unbekannte Krankheit
Hardcover mit Schutzumschlag, 320 Seiten
978-3-426-27676-1, € 19,99 / ebook € 17,99
Nachfolgend einige Links zu Rezensionen in anderen Medien:
mdr Kultur:
https://www.mdr.de/kultur/themen/sachbuch-der-woche-manfred-spitzer-einsamkeit-die-unerkannte-krankheit-100.htmlhttps://www.mdr.de/kultur/themen/sachbuch-der-woche-manfred-spitzer-einsamkeit-die-unerkannte-krankheit-100.html
Spiegel Online:
http://www.spiegel.de/wissenschaft/mensch/manfred-spitzer-ueber-einsamkeit-an-allem-ist-das-internet-schuld-a-1197453.html
Deutschlandfunk Kultur:
http://www.deutschlandfunkkultur.de/manfred-spitzer-einsamkeit-die-unerkannte-krankheit-soziale.950.de.html?dram:article_id=412349
merkur:
https://www.merkur.de/leben/gesundheit/manfred-spitzer-ueber-krankheit-einsamkeit-zr-9666140.html
SZ:
http://www.sueddeutsche.de/leben/ende-der-einsamkeit-anleitung-zum-alleinsein-1.3921781?reduced=true